Eine Organsenkung bezeichnet das Absinken der Beckenorgane Blase, Gebärmutter und/oder des Darmes. Auf dem Bild siehst du die normale Organposition. Bei einer Organsenkung fangen die Organe an, sich Richtung Vagina nach unten abzusenken. Sie ist weitverbreitet und kommt in einem gewissen Mass bei 50% der Frauen vor (Hagen S, 2011).
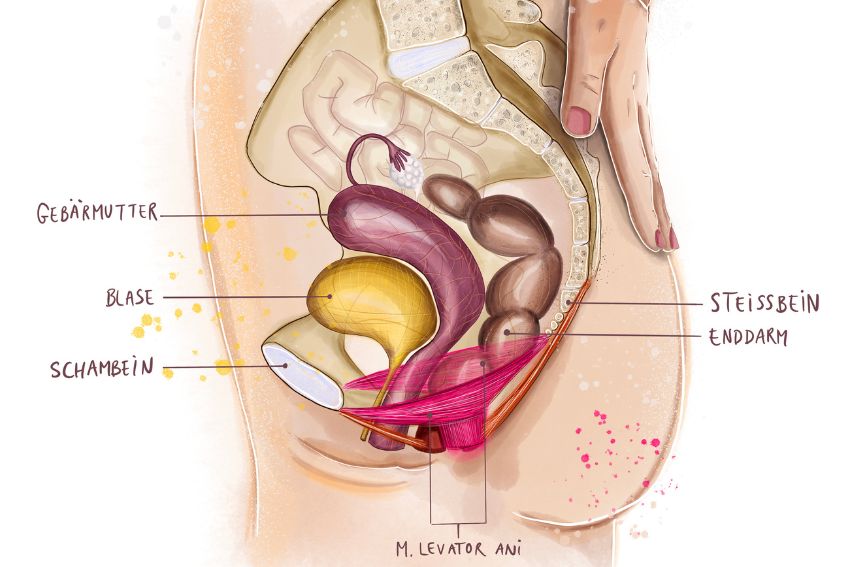
Eine Vielzahl von Beckenbodensymptomen, wie Fremdkörpergefühl, Schmerzen im Becken oder Entleerungsprobleme der Blase oder des Darms bzw. Inkontinenz können mit einer Organsenkung einhergehen. Allerdings stimmt das subjektive Empfinden oft nicht mit dem objektiven Befund überein (Weintraub AY 2020). Zwei Frauen mit einer im Ultraschall sichtbaren gleichstarken Absenkung können unterschiedliche oder auch keine Beschwerden haben! Deshalb sollte die Behandlung der Senkung sich vor allem auf das Verbessern der Lebensqualität und des individuellen Befindens der Frau beziehen (AWMF Leitlinie “Weiblicher Descensus genitalis, Diagnostik und Therapie” 2016).
Wie behandelt man eine Organsenkung?
Es gibt verschiedene Möglichkeiten (und Kombinationen daraus) eine Organsenkung zu behandeln:
- Verringern bzw. behandeln von Risikofaktoren, wie z.B. Verstopfungen, Übergewicht, Asthma.
- Belastungsanpassungen im Alltag, wie z.B. verbesserte Körperhaltung, beckenbodenfreundliches Heben etc.
- Individuelles Beckenbodentraining
- Individuelles angepasstes Rumpftraining
- Pessarversorgung
- Verringern von Drücken im Bauchraum, entstanden durch fasziale oder organbedingte Faktoren (das lässt sich bei einer Osteopath*in abklären).
- Operation
Beckenbodentraining
Mehrere Studien zeigen, dass sich durch von einer spezialisierten Physiotherapeutin angeleitetes und über eine Tast- oder Ultraschalluntersuchung kontrolliertes Beckenbodentraining die Organsenkungsbeschwerden verbessern (Li C, 2016; Hagen S, 2011; AWMF Leitlinie 2016).
Wichtig ist eine professionelle Kontrolle, um sicherzugehen, dass der Beckenboden effektiv und organhebend angespannt werden kann und nicht irrtümlich durch eine zu starke Bauchmuskelaktivität weiter Druck auf die Organe ausgeübt wird.
In der Untersuchung kann auch geschaut werden, ob eine Voranspannung des Beckenbodens das Absinken der Organe verhindern kann und somit in den Alltag eingebaut werden sollte.
Zu einem ganzheitlichen Beckenbodentraining zählt nicht nur das korrekte Anspannen, sondern auch das Entspannen können! Nicht selten sehe ich in der Praxis Frauen mit einer zu hohen Spannung im Beckenboden oder dessen Faszien (auch nach der Geburt!). Auch diese kann Symptome einer Organsenkung hervorrufen und sollte in dem Fall behandelt bzw. geübt werden.
Der Beckenboden und das fasziale Stützgewebe drumherum sollten elastisch und abfedernd arbeiten können, um Drücke gut abfangen zu können. Dazu ist Entspannungsfähigkeit und reaktive Beckenbodenarbeit nötig. Auch bei Organsenkungen sollte deshalb nicht auf reaktives Beckenbodentraining wie Sprung- oder federndes Training verzichtet werden. Allerdings sollten diese langsam und kontrolliert aufgebaut und an den individuellen Trainingsstand des gesamten Körpers angepasst werden. Denn auch eine stabile Fuss- und Beinachse, eine gute Rumpfkontrolle und eine aufrechte Körperposition wirken sich positiv auf die Organbelastung aus und sollten optimiert werden.
Tipp: Stelle dir im Alltag im Stehen, Sitzen, Gehen, etc. vor, dein Kopf ist ein Heliumluftballon und schwebt Richtung Himmel. Beobachte, was dieses Bild mit deiner Haltung und Spannung im Beckenboden macht.
Sie sehen gerade einen Platzhalterinhalt von Youtube. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Eine*n spezialisierte*n Physiotherapeut*in findest du unter:
Für die Schweiz: https://www.pelvisuisse.ch/therapeutinnen-suche/
Für Deutschland: https://www.ag-ggup.de/therapeutenliste/therapeutenliste-beckenboden/
Für Österreich: http://www.kontinenzgesellschaft.at/bsz_physio.htm
Pessar
Pessare sind Hilfsmittel aus Silikon, die man sich in der Regel tagsüber vaginal einführt, um die Organe in ihrer Position zu stützen. Cheung RY et al. (2016) geben in ihrer Studie an, dass die Pessartherapie in Kombination mit Beckenbodentraining Senkungsbeschwerden sowie Lebensqualität der Frauen mehr verbessert als Beckenbodentraining allein. Es gibt verschiedene Formen und Grössen von Pessaren und nicht unbedingt „das“ Pessar für die eine Beschwerde für jede Frau. Ausserdem können Nebenwirkungen eintreten, über die aufgeklärt werden muss (AWMF Leitlinie 2016). Deshalb müssen Pessare von spezialisierten GynäkologInnen oder PhysiotherapeutInnen ausprobiert und angepasst werden. So können sie helfen, die Belastung im Training steigern und gleichzeitig die Organe stabil halten zu können.

Nicht vollständig, aber einige Ärzt*innen, die Pessaranpassungen machen, findest du hier: https://pessartherapie.de/no_cache/de/medizinische-institutionen/
Das „richtige Entleeren“
Chronische Verstopfungen und damit verbundenes verstärktes Pressen auf der Toilette erhöht den Druck auf die Organe nach unten und sollte vermieden werden, auch wenn keine Organsenkungsbeschwerden bestehen! Neben einer Anpassung der Ernährung, ausreichendem Trinken und Bewegung, kann eine Darmmassage, in dem du im Uhrzeigersinn langsam über den Bauch streichst und eine vertiefte Atmung helfen, den Darm in Gang zu bringen (siehe Übung aus dem Video, welches am Donnerstag 7.7.2022 veröffentlicht wird).
Nach der Geburt kann es zu einer Rektusdiastase oder Schwäche der tiefen Bauchmuskeln kommen. Auch dies kann dazu führen, dass der Darm mehr Platz hat, träger wird und es zu Verstopfungen kommt. Dann sollte die tiefe Bauchmuskulatur entsprechend trainiert werden (dazu findest du unter: https://www.rektusdiastase.info/werhilftmir/ spezialisierte TherapeutInnen).
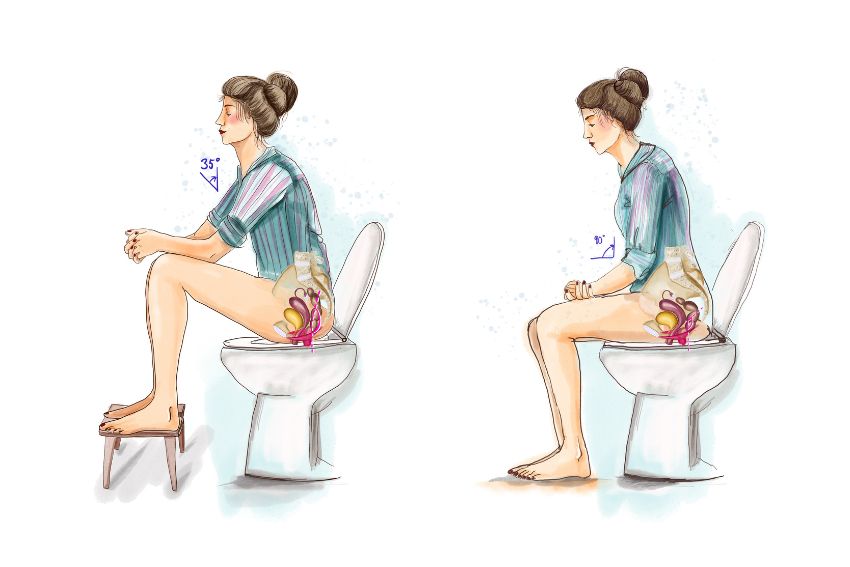
Tipp Kackhocker: Du stellst während der Stuhlentleerung deine Füsse auf einen Schemel oder kleinen Hocker, um den Enddarm in eine Fallrohrposition zu bringen. Auf den Bildern siehst du den unterschiedlichen Enddarmwinkel mit und ohne Hocker. So kann die Schwerkraft dir helfen, dich müheloser und vollständiger zu entleeren.
Operation
Eine Operation kann in Betracht gezogen werden, wenn alle anderen Massnahmen nicht den gewünschten Erfolg gebracht haben und weiter Symptome bestehen. Zu bedenken ist, dass eine Operation nicht immer den erhofften Erfolg bringt (es gibt nur eine begrenzte Studienlage zu Langzeitwirkungen und Nebenwirkungen, NICE guideline NG123, 2019) und weitere Risiken, wie auftretende Schmerzen, Inkontinenz, allgemeine Narkosenebenwirkungen etc. mit sich bringen kann. So wurden verschiedene Materialien, die in der Organsenkungsoperation eingesetzt wurden auf Grund von Nebenwirkungen bereits verboten (AWMF Leitlinie 2016).
Das lässt schliessen, dass hier noch viel an Operationstechniken geforscht werden muss, um wiederholte Operationen durch wieder auftretende Senkungen und andere Nebenwirkungen zu minimieren (Gvozdev MY 2020).
Diesen Artikel hat Anja Sippel für uns geschrieben. Sie ist Beckenbodenphysiotherapeutin und Rektusdiastasetrainerin. Lies hier mehr über ihre Person und ihr Angebot und besuche sie im Instagram.

Quellen:
AWMF (Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften e.V.) Leitlinie: Weiblicher Descensus genitalis, Diagnostik und Therapie 2015
Cheung RY, Lee JH, Lee LL, Chung TK, Chan SS. Vaginal Pessary in Women With Symptomatic Pelvic Organ Prolapse: A Randomized Controlled Trial. Obstet Gynecol. 2016 Jul;128(1):73-80.
Gvozdev MY, Soluyanov MY, Nimaev VV. [Vaginal approach for the surgical treatment of pelvic organ prolapse]. Urologiia. 2020 Sep;(4):139-143.
Hagen S, Stark D. Conservative prevention and management of pelvic organ prolapse in women. Cochrane Database Syst Rev. 2011 Dec 7;(12)
Li C, Gong Y, Wang B. The efficacy of pelvic floor muscle training for pelvic organ prolapse: a systematic review and meta-analysis. Int Urogynecol J. 2016 Jul;27(7):981-92.
National Institute for Health and Care Excellence (NICE) Urinary incontinence and pelvic organ prolapse in women: management; NICE Guideline [NG 123] (2019)
Weintraub AY, Glinter H, Marcus-Braun N. Narrative review of the epidemiology, diagnosis and pathophysiology of pelvic organ prolapse. Int Braz J Urol. 2020 Jan-Feb;46(1):5-14
Illustrationen: Dani Becker
Fotos: Anja Sippel, Dorfmutti
Sie sehen gerade einen Platzhalterinhalt von Facebook. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr Informationen


